「痛みが出てから」では遅い理由を、段階別に整理します
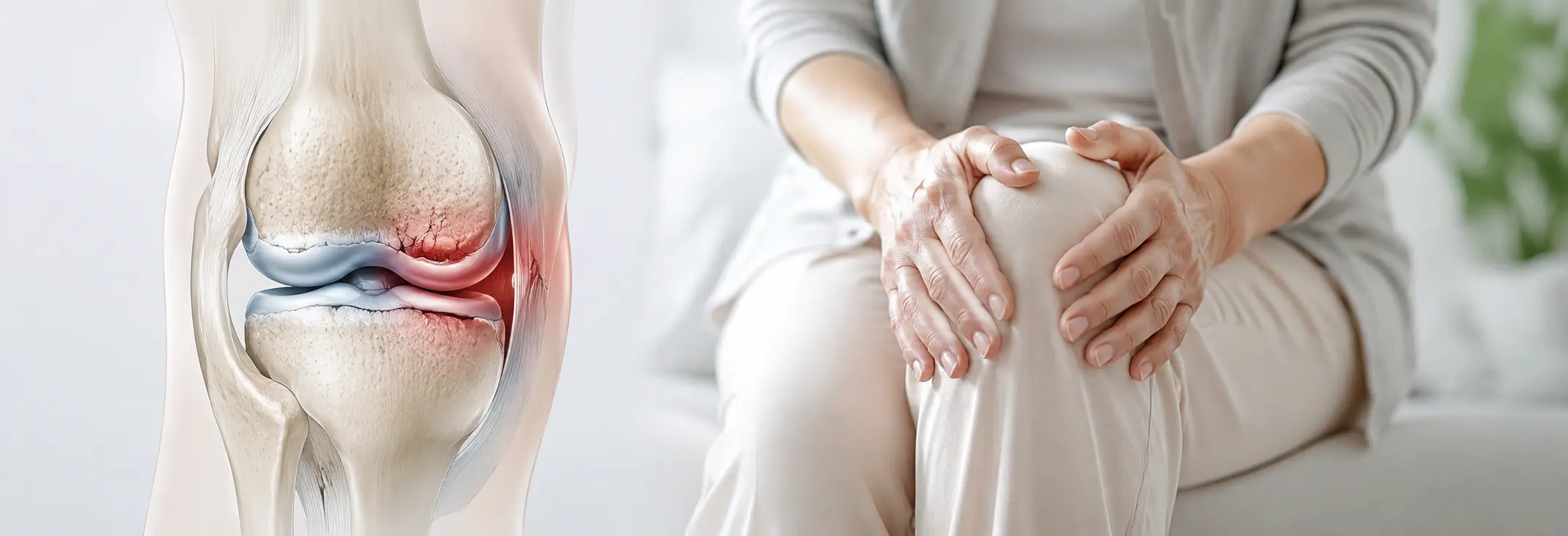
変形性膝関節症は、「痛い」と気づいた時点ですでにかなり変性が進んでいることがほとんどです。軟骨には痛みを感じる神経がほとんどないため、症状が出る前に変性は静かに積み重なっています。だからこそ、「まだ痛くない今」が最も重要な介入タイミングです。
※ 変性の進行度や症状の現れ方には個人差があります。すべての方に同じ経過をたどるとは限りません。
朝、ベッドから起き上がって最初の一歩が重い。長時間のデスクワークのあと立ち上がると膝がこわばる。階段を下りるたびに膝がガクッとする。こうした違和感に気づいても、多くの人はこう思います。「痛いわけじゃないし、様子を見よう」「動いているうちに治まるから大丈夫」と。
しかし実は、その「様子を見ている間」に、関節の内側では静かに変性が進んでいることがあります。症状が一時的に治まっても、それは関節が回復したサインとは限りません。「まだ痛くない今」が、関節を守るためにもっとも重要なタイミングです。
変形性膝関節症はなぜ「静かに」進行するのか
その最大の理由は、軟骨に痛みを感じる神経がほとんどないことです。筋肉や皮膚と違い、軟骨が傷んでも体はすぐにサインを出せません。だから変性は、気づかないまま静かに積み重なっていきます。
さらに、軟骨には血管も直接通っていません。一度傷つくと血液から栄養を受け取れないため、自然修復力が非常に弱い組織です。「大事に使っていれば自然に戻る」は、軟骨には期待できません。
変性が進むと、関節の隙間(関節裂隙)が狭くなり、炎症が定着し、骨棘(こつきょく)が形成されていきます。持続的な痛みが現れるのは、多くの場合この段階になってからです。「痛い」というサインは変性の始まりではなく、すでにかなり進んだ状態を示しています。
何歳から膝関節ケアを始めるべき? 年代別チェックポイント
「まだ若いから大丈夫」と思っていた人が40代で膝の違和感を覚え、「年だから仕方がない」と思っていた人が適切なケアで症状をコントロールできている。膝関節の問題は、年齢だけで語れるものではありません。なお、女性の変形性膝関節症の罹患率は男性の約2倍というデータがあります(NIH)。閉経後のエストロゲン低下が軟骨保護機能に影響するためと考えられており、50代以降の女性は特に意識的なケアが求められます。
自分の膝は大丈夫? 今すぐできるセルフチェック
初期の兆候は非常に微妙なため、多くの人が見落としがちです。以下の症状に、いくつ当てはまりますか。
⚠️ これらの症状は、出たり消えたりを繰り返すことがあります。しかしそれは「治った」のではなく、関節内の環境が変化しているサインである可能性があります。「気のせいかな」と放置することが、より深刻なダメージへとつながる最大の理由のひとつです。
膝を守るために今すぐできる7つのケア
関節の変性を防ぐには「どれか一つ」ではなく、複数の習慣を継続することが大切です。
生活習慣だけでは追いつかないと感じたら──再生医療という選択肢
生活習慣の改善は関節ケアの基本です。ただ、それだけでは追いつかない段階になったとき、PRP療法・脂肪由来幹細胞(ASC)療法が選択肢になります。以下のような状況では検討の対象となります。
※ PRP療法およびASC療法は、再生医療等安全性確保法に基づく医療行為です。効果には個人差があります。末期の変形性膝関節症(bone-to-bone)には対応が難しい可能性もあります。来院後まず関節の状態を総合的に評価し、適応かどうかを専門医と一緒に確認してからご提案しています。
まとめ:膝関節ケアのチェックリスト
- ✓大腿四頭筋・ハムストリングス・外転筋群を鍛える運動を週3回以上継続する
- ✓階段・立ち上がり・重いものを持つ動作のフォームを意識する
- ✓体重を適正範囲内に保つ(膝への負担を最小限に)
- ✓毎日の食事に抗炎症食品(魚・野菜・良質な油)を取り入れる
- ✓痛みのない範囲で継続的に体を動かす(ウォーキング・水中運動など)
- ✓気になる症状が2週間以上続いたら、放置せず専門医に相談する
- ✓過去のケガが完全に回復しているか、専門家に確認する
「痛みは出発点ではなく、遅れてやってくるサイン」──早く動き出すほど、残せる選択肢は多くなります。
※ 本記事は医療情報の提供を目的としており、特定の治療効果を保証するものではありません。ASC療法は再生医療等安全性確保法に基づく医療行為です。効果には個人差があります。
気になる方への次のステップ
「自分の膝の状態、実際どうなんだろう」と思ったら、まずこの2ステップがおすすめです。
Step 01:X線またはMRIで現在の関節の状態を画像で確認する
Step 02:その結果を持って再生医療の専門医に相談する。「保存療法で十分か」「PRP・ASC療法が選択肢になるか」を一緒に確認してもらう
► 脂肪由来幹細胞(ASC)治療の詳細はこちら詳細情報・ご相談予約
参考文献
- National Institute of Arthritis and Musculoskeletal and Skin Diseases. Osteoarthritis. https://www.niams.nih.gov/health-topics/osteoarthritis
- Loeser RF, et al. Osteoarthritis: A Disease of the Joint as an Organ. Arthritis Rheum. 2012.
- Katz JN, Arant KR, Loeser RF. Diagnosis and Treatment of Hip and Knee Osteoarthritis: A Review. JAMA. 2021.
- Chen D, et al. Osteoarthritis: Toward a Comprehensive Understanding of Pathological Mechanism. Bone Res. 2017.
- Pak J, et al. Adipose-derived stem cells and their secretome for knee osteoarthritis treatment. J Clin Med. 2018.